고관절 탈구(Hip dislocation) : 높은 곳에서 뛰어내린 뒤 고관절이 빠졌어요
고관절 탈구의 정의
대퇴골두가 절구로부터 전위되는 경우입니다.
고관절은 절구가 깊고 관절낭이 강하여 성인에서는 탈구가 드물며 대개 교통사고나 낙상 같은 고에너지 손상이 원인입니다.
고관절 탈구의 분류
탈구의 방향, 동반된 비구 및 대퇴골두의 골절 유무에 따라 분류합니다(탈구의 90%가 뒤쪽 탈구 형태입니다).
-
후방 탈구 : 가장 흔하며 자주 비구 후벽 골절, 대퇴골두 전방 골절과 동반 // 고관절이 굴곡, 내전, 내회전 상태에서 수상시 발생
-
전방 탈구 : 흔하지 않으며 고관절 신전, 외전, 외회전 상태에서 수상시 발생
고관절 탈구의 임상증상
중증 질환에 속하며 통증과 함께 하지운동 장애가 생깁니다.
종종 머리, 복부, 흉부 손상이 동반됩니다.
고관절 탈구의 이학적 검사
병변 쪽 고관절이 굴곡, 내전, 내회전 상태로 고정되면서 사지길이가 짧아집니다.
혈관박동과 좌골신경, 대퇴신경 기능 평가를 해야합니다.
좌골신경 마비는 흔하여 8~20% 정도이며 비골 분지 손상이 가장 흔합니다.
앞쪽 탈구 시에는 고관절이 경미한 굴곡, 외전, 외회전 상태로 됩니다. 대퇴신경 마비가 있을 수 있지만 신경손상은 드뭅니다.
무릎 앞쪽의 피부상처, 무릎 삼출액이 있는지 봅니다. 대부분의 손상이 고관절과 무릎이 굴곡된 상태에서 직접타격을 받으면서 생기므로 무릎인대 손상의 동반이 흔합니다. 동측 대퇴골 골절이나 절구 골절도 동반될 수 있습니다.
고관절 탈구의 영상 검사
Pelvic AP, 무릎을 포함하여 Femur AP & lateral view 검사를 합니다. AP 사진상 정상골반에서는 대퇴골두의 관절간격의 크기가 대칭이며 같습니다.
뒤쪽 탈구시에는 손상 쪽 대퇴골두가 정상쪽으로 작아 보이며, 앞쪽 탈구시에는 손상 쪽이 더 큽니다. 절구 골절 동반도 흔하며(특히 뒤쪽벽), 이 경우 골절 유형 평가를 위해 CT 촬영을 합니다.
정복 후에는 반드시 전문가에게 제 위치로 교정이 되었는지 확인해야 하며 골조각이 꼈는지 아탈구가 남아있는지 확인합니다. 의심스러우면 CT 촬영을 해야 합니다.
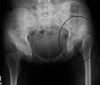
X-ray : 고관절 탈구(Hip posterior dislocation)
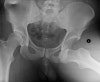
X-ray : 고관절 탈구(Hip anterior dislocation)
고관절 탈구의 치료
급성탈구는 응급상황이며 골괴사 예방을 위해 가능한 한 빨리 정복을 해야 합니다. 정복 시에는 관절 연골 손상이나 대퇴골두 및 절구 골절을 피하기 위해 손상이 더 안 가도록 시행해야 합니다. 정복 전에 대퇴골두 골절이나 유리체가 있나 확인해야 합니다. 정복 후에는 반복 X-ray 혹은 CT로 관절내 골파편 확인, 정복상태 확인이 필요합니다. 만일 관절내 골조각이 확인되면 수술적 제거를 해야 합니다. 신경 및 혈관기능도 주의 깊게 평가하고 정복 전후 상태를 기록합니다.
합병증이 없는 탈구를 정복한 후에는, 손상 후 2~4주간은 조기에 통증이 없는 한도내에서 목발 보행을 시작하도록 합니다. 이후에는 엉덩이 외전, 신전 운동을 하고 병변 반대쪽 손으로 지팡이 같은 보행보조기를 사용하되 절뚝거림이 없을 때까지 사용하도록 합니다. 동반된 절구 골절은 확실한 관절안정성 확보를 위해 수술을 필요할 수 있습니다. 작은 뼛조각이 남아 있는 것은 관절경으로 제거하면 됩니다.
관절 부위의 통증 감소를 위해 침 치료를 시행합니다.
고관절 탈구의 합병증
대퇴골두의 골괴사가 가장 흔한 초기합병증이며 약 10% 정도에서 발생합니다. 탈구는 관절낭 파열을 유발하며 대퇴골두의 혈류장애를 초래하므로 정복이 지연되거나 불완전 정복 시에는 골괴사의 위험이 커집니다. 골괴사는 길게는 손상 2~3년이 지나서 생기기도 하므로 탈구환자는 수년간 정기적 검사가 필요합니다. 연골표면의 손상으로 인한 손상 후 관절염, 좌골 신경이나 대퇴신경 손상도 생길 수 있습니다.
참고문헌
- 정형외과 진료편람. 서울대학교 의과대학 정형외과학 교실. 2013
2. 쉽게 배우는 정형외과. Okada kyoji. 2014
-
일차진료의를 위한 정형외과 진단과 치료. 김지형. 2011
-
AAOS 핵심 정형외과학 4판. John F. Sarwark. 2013
-
임상의를 위한 통증의 영상진단과 치료. Steven D. Waldman. 2012
-
응급영상진단의 ABC. Otto Chan. 2010
-
스포츠 침구임상 매뉴얼. Matsumoto tadasu. 2007